Nuova Nota N01: rischio di inappropriatezza prescrittiva e di ricorso alla legge 648/96
Prof. Mauro M. De Rosa
Abstract
Le Note di appropriatezza prescrittiva rappresentano uno degli strumenti principali di governance farmaceutica del Servizio Sanitario Nazionale italiano. Introdotte nei primi anni Novanta con l’obiettivo di contenere la spesa e promuovere l’uso appropriato dei medicinali, esse costituiscono documenti dinamici soggetti a revisione periodica sulla base dell’evoluzione delle evidenze scientifiche e del contesto regolatorio. L’aggiornamento delle Note è affidato alla Commissione Scientifica ed Economica dell’Agenzia Italiana del Farmaco, che interviene attraverso tre modalità operative: introduzione di nuove Note, revisione di quelle esistenti e abrogazione delle Note non più coerenti con il quadro scientifico o organizzativo.
Il presente lavoro analizza il ruolo delle Note come strumento di regolazione della prescrizione farmaceutica, soffermandosi in particolare sul processo che ha portato all’abrogazione delle Note 1 e 48 e alla contestuale introduzione della Nota N01 relativa agli inibitori di pompa protonica.
Attraverso una lettura critica della documentazione disponibile e del dibattito scientifico recente, vengono evidenziate alcune possibili criticità interpretative e applicative legate alla nuova configurazione regolatoria.
In particolare, il contributo evidenzia come alcune formulazioni presenti nella Nota N01 possano generare margini di interpretazione nella pratica prescrittiva, soprattutto nell’ambito della gastroprotezione nei pazienti in trattamento con farmaci a rischio gastrointestinale. Inoltre, viene discusso il potenziale disallineamento tra il perimetro di rimborsabilità previsto dalla Nota e alcune indicazioni terapeutiche non riportate nelle schede tecniche dei medicinali.
Introduzione
Le Note di appropriatezza prescrittiva rappresentano uno degli strumenti più rilevanti di governance farmaceutica nel Servizio Sanitario Nazionale (SSN). Introdotte nel 1993, esse nascono con l’obiettivo di orientare la prescrizione dei medicinali rimborsati dal SSN verso criteri di appropriatezza clinica ed economica, limitando l’utilizzo dei farmaci a specifiche condizioni cliniche supportate da evidenze scientifiche.
Nel corso degli anni tali strumenti sono diventati parte integrante del sistema di regolazione farmaceutica italiano, contribuendo sia al controllo della spesa sanitaria sia alla promozione dell’uso razionale dei farmaci. Tuttavia, la loro natura dinamica richiede un costante aggiornamento in relazione all’evoluzione della letteratura scientifica, alla disponibilità di nuove opzioni terapeutiche e ai mutamenti delle esigenze organizzative del sistema sanitario.
Le Note non rappresentano quindi documenti statici, ma strumenti regolatori in continua evoluzione. Il loro aggiornamento è affidato alla Commissione Scientifica ed Economica (CSE) dell’Agenzia Italiana del Farmaco (AIFA), che interviene attraverso tre principali modalità operative:
- introduzione di nuove Note;
- revisione e modifica delle Note esistenti;
- abrogazione di Note non più coerenti con le evidenze scientifiche o con il contesto regolatorio.
Se l’introduzione di nuove Note e la loro eventuale abrogazione risultano processi relativamente lineari, più complessa è l’attività di revisione delle Note esistenti. Essa richiede infatti una valutazione integrata delle evidenze scientifiche, dell’impatto clinico e della sostenibilità economica per il sistema sanitario.
Il presente contributo analizza le implicazioni regolatorie delle recenti modifiche relative alle Note di appropriatezza prescrittiva, con particolare riferimento all’abrogazione delle Note 1 e 48 e all’introduzione della nuova Nota N01, evidenziando alcune possibili criticità sistemiche e applicative.
Le note AIFA come strumento di governance della prescrizione
Le Note di appropriatezza prescrittiva sono state introdotte nei primi anni Novanta come risposta alla necessità di contenere la crescita della spesa farmaceutica pubblica e di ridurre fenomeni di prescrizione inappropriata. In origine esse rappresentavano principalmente uno strumento di limitazione della rimborsabilità per alcune categorie di farmaci. Nel tempo, tuttavia, hanno assunto una funzione più ampia di indirizzo clinico.
Le Note definiscono infatti le condizioni nelle quali determinati medicinali possono essere prescritti a carico del SSN, specificando indicazioni terapeutiche, criteri clinici e talvolta percorsi di trattamento. Esse costituiscono quindi un punto di intersezione tra:
- evidenze scientifiche disponibili;
- raccomandazioni cliniche;
- obiettivi di sostenibilità economica.
Dal punto di vista regolatorio, le Note rappresentano uno strumento peculiare del sistema italiano e svolgono un ruolo importante nella governance della spesa farmaceutica.
Le modalità di intervento della commissione scientifica ed economica
La Commissione Scientifica ed Economica (CSE) dell’AIFA interviene sull’aggiornamento delle Note attraverso tre modalità principali.
Introduzione di nuove Note
L’introduzione di nuove Note avviene generalmente quando emergono nuove classi terapeutiche o quando si rende necessario regolamentare l’uso di farmaci caratterizzati da elevato impatto clinico ed economico. In questi casi la Nota definisce le condizioni di rimborsabilità e delimita la platea dei pazienti candidabili al trattamento.
Abrogazione delle Note
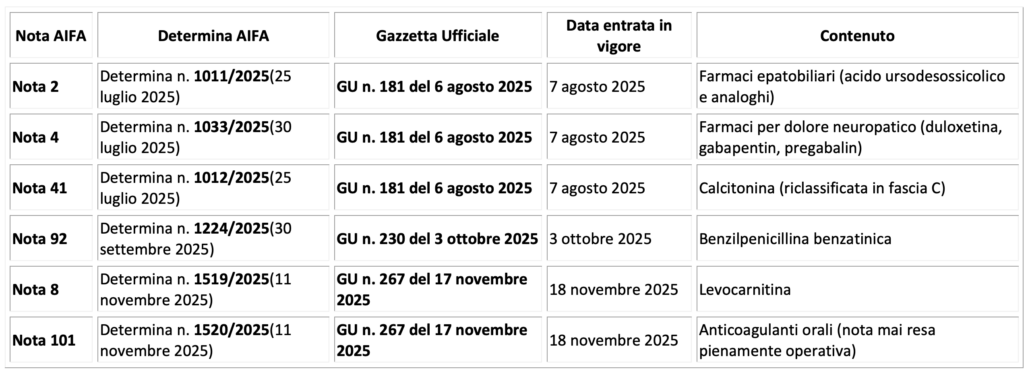
L’abrogazione di una Nota si verifica quando lo strumento non è più necessario o quando le indicazioni terapeutiche risultano ormai consolidate nella pratica clinica. In tali circostanze, il mantenimento della Nota potrebbe rappresentare un vincolo burocratico non giustificato. Nel 2025 ne sono state abrogate 6 (vedi allegato 2).
Revisione e modifica delle Note
La revisione delle Note esistenti rappresenta invece l’attività più complessa. Essa richiede una rivalutazione complessiva del contesto clinico e regolatorio, includendo l’evoluzione delle evidenze scientifiche, l’introduzione di nuovi farmaci e le implicazioni economiche delle modifiche proposte.
Il caso della revisione delle note 1 e 48 e l’introduzione della nota N01
Un esempio significativo delle complessità associate alla revisione delle Note è rappresentato dal processo che ha portato all’abrogazione delle Note 1 e 48 e alla contestuale introduzione della nuova Nota N01: questa Nota rivista dalla Commissione è stata pubblicata sul sito AIFA il 3 febbraio 2026 con un aggiornamento avvenuto il 4 marzo 2026 (1) dopo un periodo di discussione durato qualche mese.
Questo intervento di revisione è stato presentato come un aggiornamento finalizzato a semplificare il sistema delle Note e ad adeguarlo alle più recenti evidenze scientifiche. Tuttavia, l’analisi delle possibili conseguenze applicative evidenzia alcuni aspetti che meritano una riflessione critica.
Nel panorama della comunicazione scientifica, infatti, la maggior parte dei contributi disponibili, rilevabili su riviste e giornali specializzati, assume la forma di report informativi, mentre risultano più rari gli approfondimenti critici che analizzano l’impatto concreto delle modifiche introdotte sulla pratica clinica e sulla spesa sanitaria.
Criticità potenziali della nuova configurazione regolatoria
L’intento dell’Autorità regolatoria nel procedere alla revisione delle Note può essere considerato condivisibile nella prospettiva di migliorare l’appropriatezza prescrittiva. Tuttavia, l’efficacia di tali interventi deve essere anche valutata anche alla luce dei risultati concreti che essi producono nel sistema sanitario.
Nel caso della sostituzione delle Note 1 e 48 con la nuova Nota N01, emergono alcune possibili criticità che spiccano in alcuni interventi apparsi in letteratura e in un articolo su una rivista italiana (2,3,4,5).
- Coerenza con gli obiettivi di appropriatezza
Uno degli obiettivi dichiarati delle Note è quello di limitare fenomeni di prescrizione cronica non giustificata; tuttavia, alcune interpretazioni della nuova configurazione regolatoria potrebbero favorire un ampliamento delle prescrizioni a lungo termine.
- Impatto sulla spesa farmaceutica
Se la revisione delle Note dovesse determinare un ampliamento della platea di pazienti trattati o una maggiore durata delle terapie, l’effetto complessivo potrebbe essere un incremento della spesa farmaceutica.
- Implicazioni per la pratica clinica
Le modifiche alle Note possono generare incertezze interpretative tra i professionisti sanitari, soprattutto nelle fasi iniziali di applicazione.
Incoerenza regolatoria tra nota e condizioni di rimborsabilità
Le Note non possono travalicare le indicazioni di rimborsabilità definite dalle Autorità sanitarie sovranazionali o centrali. Possono tuttavia restringerne il campo applicativo. Nel caso della nuova Nota AIFA approva in un ambito “estensivo” di indicazioni non approvate dal label EMA ed AIFA dei singoli prodotti che non prevedono il rimborso del trattamento per la profilassi primaria in pazienti >65 anni nelle seguenti condizioni:
- Pazienti in terapia con anticoagulanti;
- Pazienti in trattamento con doppia antiaggregazione;
- Pazienti in trattamento cronico con corticosteroidi per via orale o parenterale.
Analisi critica carente nella comunicazione scientifica: un nodo aperto
Un esempio recente di analisi critica nel dibattito scientifico riguarda la nuova Nota N01 dell’Agenzia Italiana del Farmaco, che ha sostituito le precedenti Note 1 e 48 disciplinando la rimborsabilità degli inibitori di pompa protonica (PPI). Sebbene l’obiettivo dichiarato dell’intervento regolatorio sia quello di ridurre l’uso cronico non appropriato di questi farmaci e promuovere strategie di deprescribing, alcune analisi hanno evidenziato possibili criticità interpretative e applicative diverse dall’atteso. (6)
Gli inibitori di pompa protonica rappresentano infatti una delle classi farmacologiche più utilizzate nella pratica clinica e con maggiore impatto economico per il SSN. La letteratura internazionale li identifica tra le categorie terapeutiche nelle quali le strategie di deprescribing risultano maggiormente necessarie, soprattutto nei pazienti anziani e polimedicati.
Secondo i dati del rapporto OsMed 2024, i PPI si collocano tra i farmaci a maggiore consumo e spesa nell’ambito dei medicinali per l’apparato gastrointestinale e metabolismo, con una spesa pubblica complessiva superiore a 600 milioni di euro annui (stima calcolata sulla base di dati citati nel Rapporto).
La nuova Nota N01 introduce un modello prescrittivo basato sul principio del “trattamento a tempo”. Per condizioni come la malattia da reflusso gastroesofageo (GERD) viene indicata una durata standard della terapia compresa tra quattro e otto settimane, con rivalutazione clinica e possibile sospensione o passaggio a regime “on demand”. Tuttavia, alcune formulazioni presenti nella Nota, come il riferimento alla “sintomatologia refrattaria alla sospensione”, risultano suscettibili di interpretazioni differenti, poiché non chiariscono se si riferiscano alla persistenza dei sintomi, alla recidiva precoce o alla difficoltà clinica di interrompere la terapia.
Ulteriori criticità riguardano la definizione dei criteri di gastroprotezione nei pazienti in trattamento con farmaci a rischio gastrointestinale. La Nota estende infatti la rimborsabilità dei PPI in profilassi primaria a categorie di trattamento – come corticosteroidi sistemici, anticoagulanti orali diretti o doppia terapia antiaggregante – che non sempre risultano esplicitamente incluse nelle indicazioni autorizzate delle schede tecniche dei medicinali. Tale scelta potrebbe determinare un potenziale disallineamento tra il perimetro regolatorio della rimborsabilità e le indicazioni terapeutiche formalmente approvate.
Anche la definizione dei criteri di rischio presenta elementi di ambiguità. L’inclusione di formulazioni generiche e di elenchi non esaustivi di comorbidità rende meno chiaro il perimetro clinico dei pazienti candidabili alla gastroprotezione rimborsata. Analogamente, l’utilizzo dell’età ≥65 anni come criterio di accesso alla profilassi primaria non chiarisce se tale parametro rappresenti un fattore indipendente o debba essere associato ad ulteriori condizioni di rischio.
Nel complesso, queste osservazioni suggeriscono che la nuova Nota, pur concepita per promuovere una riduzione dell’uso cronico dei PPI, potrebbe produrre effetti non pienamente coerenti con l’obiettivo di deprescribing sostenuto dalla letteratura scientifica internazionale. In particolare, un ampliamento dei criteri di rimborsabilità o una loro interpretazione estensiva potrebbe tradursi in un incremento della prescrizione di gastroprotezione e, conseguentemente, della spesa farmaceutica pubblica.
Questo caso evidenzia la necessità di sviluppare un dibattito scientifico più articolato e critico sugli strumenti regolatori utilizzati nella governance farmaceutica. La semplice comunicazione istituzionale delle modifiche normative non è infatti sufficiente a coglierne tutte le implicazioni cliniche, organizzative ed economiche nel contesto reale della pratica assistenziale.
Conclusioni
Le Note di appropriatezza prescrittiva costituiscono uno degli strumenti più peculiari del sistema regolatorio farmaceutico italiano, con l’obiettivo di orientare la prescrizione dei farmaci rimborsati dal Servizio Sanitario Nazionale verso criteri di appropriatezza clinica ed economica. La loro natura dinamica e la necessità di un aggiornamento continuo riflettono la complessità del contesto in cui esse operano, caratterizzato da una costante evoluzione delle evidenze scientifiche, delle tecnologie terapeutiche e delle esigenze di sostenibilità del sistema sanitario.
Il processo di revisione che ha portato all’abrogazione delle Note 1 e 48 e all’introduzione della nuova Nota N01 rappresenta un esempio significativo delle difficoltà associate all’aggiornamento di tali strumenti. Sebbene l’obiettivo dichiarato sia quello di promuovere un uso più appropriato degli inibitori di pompa protonica e di limitare fenomeni di prescrizione cronica non necessaria, alcune caratteristiche della nuova configurazione regolatoria potrebbero generare effetti non pienamente coerenti con tali finalità.
In particolare, la presenza di criteri interpretativi non univoci, l’estensione della rimborsabilità a condizioni cliniche non esplicitamente previste nelle schede tecniche e la definizione non sempre chiara dei fattori di rischio potrebbero determinare una variabilità applicativa nella pratica prescrittiva.
In un contesto caratterizzato da elevata diffusione dell’uso dei PPI e da un impatto economico rilevante per il SSN, tali elementi avrebbero meritato una valutazione più attenta: il caso analizzato evidenzia inoltre un limite più generale nel panorama della comunicazione scientifica relativa agli strumenti regolatori.
Notiamo una prevalenza di contributi di carattere descrittivo rispetto ad analisi critiche sistematiche che avrebbero potuto mettere in mostra criticità e contradditorietà da parte della stessa Agenzia.
In questa prospettiva, il rafforzamento del dialogo tra autorità regolatorie, comunità scientifica e professionisti sanitari risulta essenziale per garantire che gli interventi normativi perseguano in modo coerente gli obiettivi di appropriatezza prescrittiva, di qualità dell’assistenza e di sostenibilità del sistema sanitario pubblico.
La revisione delle due Note abrogate 1,48, che la N01 determina, potrebbe portare ad una mancata razionalizzazione dei consumi e contenimento della spesa, con uno sconfinamento consentito in sede prescrittiva verso indicazioni terapeutiche non approvate, che solo l’applicazione della legge 648/96 potrebbe consentire.
ALLEGATO 1 L’impatto di spesa degli inibitori di pompa
Box 1 – L’impatto degli Inibitori di pompa a carico del cittadino

ALLEGATO 2 – Le note AIFA abrogate nel corso del 2025
Box 2 – Le note AIFA abrogate nel corso del 2025
Bibliografia
(1) AIFA. Inibitori di Pompa Protonica (IPP): AIFA introduce la Nota “N01”. 03 febbraio 2026. Sitoweb: https://www.aifa.gov.it/-/ipp-aifa-introduce-la-nota-n01
(2) Ambrosino F. Inibitori di pompa protonica: la Nota AIFA N01 nasce per ridurre l’uso, ma potrebbe avere l’effetto opposto. GASTROINFO 23 Febbraio 2026. https://gastroinfo.it/news/inibitori-di-pompa-protonica-la-nota-aifa-n01-nasce-per-ridurre-luso-ma-potrebbe-avere-leffetto-opposto/
(3) Turner JP, Thompson W, Reeve E, Bell JS. Deprescribing proton pump inhibitors. Aust J Gen Pract. 2022;51(11):845-848.
(4) Scarpignato C, Gatta L, Zullo A, Blandizzi C, et al. Effective and safe proton pump inhibitor therapy in acid-related diseases: a position paper addressing benefits and potential harms of acid suppression. BMC Medicine. 2016;14:179.
(5) Farrell B, Pottie K, Thompson W, et al. Deprescribing proton pump inhibitors: Evidence-based clinical practice guideline. Can Fam Physician. 2017;63(5):354-364.
(6) Addis Antonio. Linkedin. Sitoweb: https://www.linkedin.com/feed/update